|
por Marina Zhang
del
Sitio Web
TheEpochTimes
Una epidemia de deficiencia de vitamina D se está resolviendo con suplementos que podrían presentar algunos riesgos...
Parte de esta preocupación es merecida:
Por otro lado, los investigadores describen la deficiencia de vitamina D como epidemia, y la conciencia pública está creciendo, con más personas tomando suplementos.
También se ha convertido en una vitamina particularmente de alto perfil durante la 'pandemia' de COVID-19.
Como resultado, en comparación con otras vitaminas liposolubles, como las vitaminas A, K y E, la vitamina D estará naturalmente sujeta a un mayor nivel de escrutinio.
Pero los temores de sobredosis de vitamina D son en gran medida injustificados, dicen algunos.
Los expertos sostienen que las toxicidades de la vitamina D se han exagerado, y gran parte del miedo actual proviene de informes históricos e información desactualizada.
Casos históricos Alimentan los miedos actuales
Gran parte del miedo actual a las toxicidades proviene de una investigación clínica de décadas, el endocrinólogo Dr. Michael Holick razonó en su comentario de Asignaciones de la Clínica Mayo titulado "La vitamina D no es tan tóxica como se pensaba una vez - Una perspectiva histórica y actualizada."
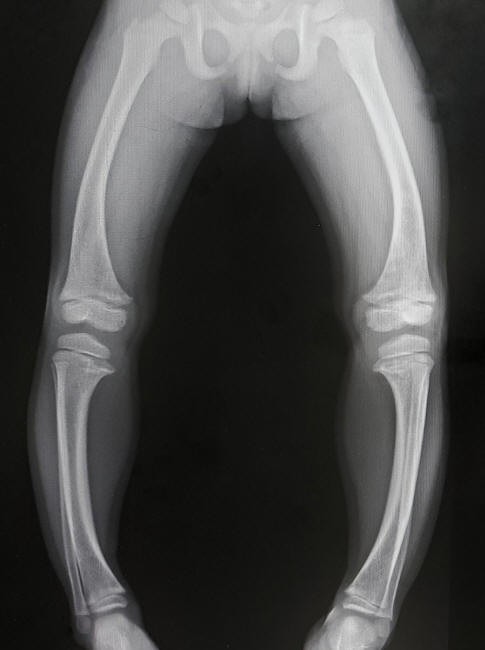
Antes del descubrimiento de la vitamina D a fines de la década de 1920, el raquitismo, una enfermedad a partir de la cual los niños desarrollaron piernas arqueadas, era un problema común en Europa y la costa este de los Estados Unidos.
La fortificación con vitamina D comenzó una vez que las personas se dieron cuenta de que la vitamina D podría prevenir el raquitismo en la década de 1930.
Esto fue alcanzado con gran éxito:
Los primeros informes de toxicidades de la vitamina D llegaron en la década de 1940.
Como la vitamina D también regula el sistema inmunitario y reduce la inflamación, y se usó para tratar la artritis reumatoide y tuberculosis, a menudo a dosis masivas de 100,000 a 600,000 unidades internacionales (UI) por día.
Se desconoce cómo se decidieron estas dosis.
Pero aunque algunas personas informaron efectos milagrosos de la mejora, también hubo informes temerosos de niveles elevados de calcio debido a la toxicidad de la vitamina D. Algunos desarrollaron cálculos renales o incluso murieron por complicaciones de toxicidades.
Se alertó a los médicos sobre las toxicidades de la vitamina D y se detuvo el tratamiento. Tomó hasta varios años para que se resolvieran las manifestaciones de toxicidad.
Luego, a principios de la década de 1950, varios bebés nacieron con anomalías faciales, defectos cardíacos, retraso mental e hipercalcemia.
En dos investigaciones se concluyó que probablemente fue causado por ingestas excesivas de vitamina D a través de alimentos fortificados, incluida la leche.
Esta conclusión se basó en literatura que informó que los roedores preñados que recibieron dosis intoxicantes de vitamina D entregaron cachorros con las mismas anormalidades.
Como resultado de esto, la fortificación de cualquier alimento o producto con vitamina D estaba prohibida en Gran Bretaña.
La preocupación por la toxicidad en los niños llevó a la mayor parte del mundo - excepto a los Estados Unidos, Canadá, Australia, y algunos países europeos - a que también prohibieran la fortificación con vitamina D.
En retrospectiva, sin embargo, Holick especuló que es probable que estos bebés sufrieran problemas genéticos que los hicieron reacios a la vitamina D, incluyendo el síndrome de Williams y otras afecciones que perjudican la descomposición de la vitamina D.
No obstante, el concepto de que la vitamina D es una de las vitaminas liposolubles más tóxicas,
Una radiografía de patas arqueadas, indicativas de raquitismo. (Shutterstock)
Los niveles de toxicidad y tolerancia de la vitamina D pueden ser más altos
El cirujano y médico Dr. Joseph Bosiljevac ha estado practicando durante más de 20 años.
Observó que la mayoría de las pautas sobre recomendaciones de vitamina D no han cambiado a lo largo de las décadas. Esto también puede ser un signo de nociones sin cambios sobre la toxicidad de la vitamina.
De la década de 1980 a 2011, la recomendación general para la ingesta diaria de vitamina D fue de 400 UI.
En 2011, el Instituto de Medicina (IOM) aumentó la recomendación a 600 UI para cualquier persona entre las edades de 1 y 70.
Muchos proveedores médicos y académicos por igual han criticado las recomendaciones diarias de la OIM por ser demasiado bajas.
Según la OIM, se consideraría que una persona cumple con la adecuación de la vitamina D una vez que sus niveles de suero de vitamina D alcancen los 20 ng/ml.
Sin embargo, los tiempos han cambiado enormemente, según William Grant, que tiene un doctorado en física y ha publicado más de 200 artículos sobre vitamina D.
Grant también es el director del Centro de Investigación de Luz solar, Nutrición y Salud. Argumenta que la mayoría de las personas no pasan suficiente tiempo al sol para producir vitamina D adecuada.
La piel produce alrededor de 1,000 UI de vitamina D después 10 a 15 minutos de exposición al sol en una persona de piel clara.
Esto solo sucede bajo la luz solar amplia; de lo contrario, lleva aún más tiempo, como lo hace en personas con tonos de piel más oscuros.
Grant también argumentó que la mayoría de las personas pueden tolerar niveles significativamente más altos de vitamina D de lo que sugieren las pautas.
La guía muestra que 50 ng/ml es el límite superior del nivel sérico.
Sin embargo, según un Revisión de 2018 en Fronteras en Endocrinología,
Esto es más de siete veces la recomendación oficial para los niveles séricos de vitamina D.
Grant también señaló a un informe de 2011 que siguió después que dos pacientes desarrollaron hipercalcemia después de ingerir más de 900,000 UI de vitamina D3 todos los días.
El primer paciente fue el caso más extremo. Debido a errores en la fabricación y etiquetado, ingirió más de 1.8 millones de UI de vitamina D3 diariamente durante dos meses y desarrolló hipercalcemia, presentando un nivel de suero de vitamina D de 1,220 ng/ml.
Inesperadamente, los dos pacientes eran asintomáticos y ya no eran hipercalcémicos una vez que sus niveles séricos de vitamina D cayeron a menos de 400 ng/ml, que es 20 veces el límite recomendado por los Institutos Nacionales de Salud.
Ambos pacientes se recuperaron sin complicaciones.
Aumento de los informes de toxicidad de la vitamina D
La toxicidad plantea un problema que no se puede pasar por alto.
Con más del 41 por ciento de la población de EE.UU. deficiente en vitamina D, el tratamiento con vitamina D ha aumentado su uso a lo largo de los años, y los informes de toxicidad también han aumentado.
A estudios que siguieron a la vitamina D las exposiciones reportadas a los centros de envenenamiento de EE.UU. de 2000 a 2014 observaron un aumento del 1,600 por ciento en los informes de 2005 a 2011.
El informe también encontró que a pesar del aumento de los informes a lo largo de los años, el aumento de los resultados severos no ha sido estadísticamente significativo.
Los informes bibliográficos sobre toxicidades de la vitamina D también han aumentado desde 2010.
Un artículo de revisión de 2018 declaró que las toxicidades de la vitamina D son generalmente debido a,
Hipercalcemia: la preocupación principal de la toxicidad de la vitamina D
La vitamina D aumenta la capacidad del intestino para absorber calcio a través de la dieta.
Una consecuencia importante de la toxicidad de la vitamina D son los niveles anormalmente altos de calcio en la sangre, también conocidos como hipercalcemia.
Según la revisión de Frontiers in Endocrinology, los síntomas comunes de hipercalcemia son,
En casos severos, puede causar cálculos renales y calcificación de tejidos blandos, y se han reportado muertes en casos muy extremos.
Sin embargo, la hipercalcemia es rara, y las complicaciones clínicas de la hipercalcemia son aún más raras.
La internista certificada por la junta Dr. Ana Mihalcea, quien administra inyecciones de vitamina D como parte del tratamiento de su clínica, dijo que aún no ha visto a ninguno de sus pacientes desarrollar toxicidades por inyecciones de vitamina D.
El Dr. Patrick McCullough, un internista certificado por la junta que ha publicado varios artículos sobre el uso de vitamina D en el tratamiento - especialmente dosis altas de vitamina D - dijo a The Epoch Times que la mayor parte de la hipercalcemia que ha observado es fácilmente reversible.
Dado el amplio margen de tolerancia para las dosis de vitamina D, McCullough argumentó que la deficiencia de vitamina D presenta un mayor riesgo que la toxicidad.
3 factores que aumentan el riesgo de toxicidad
Formas de reducir la toxicidad de la vitamina D
Algunas de las formas más fáciles de reducir el riesgo de desarrollar hipercalcemia son,
También es muy importante que las personas tomen vitaminas a la dosis más adecuada para ellas.
Algunos de los pacientes de Mihalcea presentarían un nivel basal de vitamina D de 30 ng/ml, pero mostrarían signos de deficiencia, incluida fatiga y problemas para dormir y concentración.
Algunos de estos síntomas del paciente se alivian una vez que sus niveles séricos de vitamina D aumentan a 70 ng/ml o más, usando suplementos, lo que indica que sus niveles anteriores de vitamina D pueden no haber sido óptimos.
También es muy importante investigar,
Mientras que algunas personas experimentan un aumento dramático en los niveles de vitamina D después de la suplementación, en otras, el aumento es sutil.
Mihalcea dijo que los pacientes obesos y aquellos con problemas intestinales tienden a tener una absorción más pobre de vitamina D, y para estas personas, es posible que deba darles 25,000 UI por día solo para que alcancen los 50 ng/ml.
|